· Wann sind Medikamente notwendig?
Bevor die Frage nach dem richtigen Medikament geklärt werden kann, stellt sich die Frage, wann überhaupt Medikamente notwendig sind? Zunächst einmal sind Medikamente natürlich nur dann notwendig, wenn tatsächlich auch eine Osteoporose besteht. Bereits diese Frage ist nicht immer so ganz leicht zu beantworten.
Hier kommt es ja auch darauf an, ob es sich um eine sog. präklinische Osteoporose handelt, die nur aufgrund einerKnochendichtemessung festgestellt wurde, oder um eine manifeste Osteoporose mit bereits vorhandenen osteoporotischen Knochenbrüchen, wie im Punkt „Einteilung der Osteoporose“ ausführlich diskutiert wurde. Eine manifeste Osteoporose ist nahezu immer behandlungsbedürftig.
Bei einer präklinischen Osteoporose richtet sich die Behandlungsbedürftigkeit u.a. nach klinischen Beschwerden, Art und Zahl der vorhandenen Risikofaktoren und erst zuletzt nach dem Ergebnis einer Knochendichtemessung, wobei hier auch die Art der verwendeten Methode eine wichtige Rolle spielt. Eine mittels DXA, QCT oder pQCT gemessene niedrige Knochendichte hat einen anderen Stellenwert, als z.B. die Diagnose eines erhöhten Knochenbruchrisikos, gemessen mittels Ultraschall.
Eine niedrige Knochendichte unter einer Behandlung mit Kortison ist wiederum wesentlich schwerwiegender (bezüglich des weiteren Knochenbruchrisikos) einzuschätzen, als beispielsweise eine niedrige Knochendichte mittels DXA bei einer schlanken, großen Patientin ohne weitere Risikofaktoren. Während im letzten Fall meist eine Prävention mit Calcium und Vitamin D ausreicht, besteht unter einer höher dosierten Kortisonbehandlung bei gleicher Knochendichte viel eher eine Behandlungsbedürftigkeit.
Auch die zugrundeliegende Dynamik des Knochenstoffwechsels spielt eine wichtige Rolle bei der Feststellung der Behandlungsbedürftigkeit. Bei einer niedrigen Knochendichte und Vorliegen einer sog. High-turnover-Stoffwechselsituation mit erhöhter Knochenabbaurate ist ebenfalls eine dringendere Behandlungsindikation gegeben, als im Fall einer stabilen Knochensituation ohne Vorliegen einer erhöhten Knochenabbaurate. Diese Frage kann aber nur mittels einer zweiten Knochendichtemessung oder (eingeschränkt) mit einer Laboruntersuchung (Knochenabbaumarker) geklärt werden, so dass sich hier möglicherweise zunächst eine abwartende Haltung anbietet. Die Beantwortung der Frage, wann Medikamente notwendig sind, ist also keinesfalls so einfach, wie es manchmal dargestellt wird!
· Medikamentenauswahl
Erst wenn die Frage nach der Behandlungsbedürftigkeit positiv entschieden ist, geht es an die Auswahl des richtigen Medikamentes. Und hier müssen neben den individuellen Gegebenheiten des jeweiligen Patienten vor allem noch zwei entscheidende Kriterien berücksichtigt werden: nämlich erstens, ob tatsächlich ausreichende Beweise bezüglich der Wirksamkeit des jeweiligen Medikamentes für das erwünschte Behandlungsziel bestehen (sog. Evidence based Medicine) und zweitens, ob das jeweilige Arzneimittel überhaupt eine Zulassung für den zu behandelnden Patienten besitzt oder ob diesbezüglich Einschränkungen der Zulassung bestehen.
· Zulassungskriterien
Die meisten Medikamente wie z.B. Alendronat (Fosamax®), Risedronat (Actonel®), Raloxifen (Evista®), Etidronat (Didronel-Kit®, Etidronat Jenapharm®) oder Calcitonin Nasenspray besitzen derzeit nur die Zulassung zur Behandlung der postmenopausalen Osteoporose, also zur Behandlung der Osteoporose bei der Frau nach den Wechseljahren (hier ist in der Regel auch die sog. Altersosteoporose eingeschlossen).
Werden diese Medikamente bei jüngeren Frauen eingesetzt, besteht dafür offiziell keine Rechtfertigung. In Ermangelung von Medikamenten, die zur Behandlung der Osteoporose bei der jüngeren Frau zugelassen sind, bleibt dem Arzt in diesen Fällen aber oft gar keine andere Wahl, als dennoch eines dieser Medikamente einzusetzen. Dann sollte die Patientin allerdings immer entsprechend aufgeklärt werden bzw. muss diese auch ihr Einverständnis geben. Juristisch bleibt dies trotzdem immer etwas heikel, vor allem wenn tatsächlich eine unerwünschte Nebenwirkung auftreten sollte, da es dann zu Regreßansprüchen kommen könnte.
Für die Behandlung der durch Kortisoneinnahme bedingten Osteoporose, der sog. glukokortikoidbedingten Osteoporose, ist bisher nur Actonel®, Didronel® (bzw. Didronel-Kit®) und Etidronat Jenapharm® zugelassen. Zur Behandlung der Osteoporose beim Mann verbleiben bei Einhaltung dieser Richtlinien neben dem Alendronat (Fosamax®) eigentlich nur die Fluoride sowie einige Testosteron-Präparate. Da mittlerweile für viele der genannten Medikamente Studien an verschiedensten Patientengruppen und Osteoporoseformen (wie z.B. der glukokortikoidbedingten Osteoporose) durchgeführt werden, dürften sich auch die Zulassungskriterien in der nächsten Zeit entsprechend ändern.
· „Evidence based Medicine“
„Evidence based medicine“ bedeutet wörtlich übersetzt in etwa „auf Beweiskraft gegründete Medizin“. Um überhaupt eine Zulassung zu bekommen, werden heute strenge Anforderungen an den wissenschaftlichen Nachweis der Wirksamkeit eines neuen Medikamentes geknüpft. Diese sind nur durch aufwendige klinische Studien an einer großen Zahl von Patienten zu erfüllen. In der Regel handelt es sich dabei um sog. „randomisierte, placebokontrollierte Doppelblindstudien“. Dies heißt, dass die Wirkung des neuen Wirkstoffes an einer Patientengruppe im Vergleich zu einer anderen Patientengruppe getestet wird, die ein gleich aussehendes, jedoch unwirksames „Placebo“, erhält. Randomisiert besagt in diesem Zusammenhang, dass die Zuordnung, ob ein Patient das tatsächliche Medikament oder das Placebo erhält, rein zufällig geschieht und mit „Doppelblindstudie“ ist gemeint, dass weder der Arzt, der die Patienten in der Studie betreut, noch der Patient selbst weiß, ob dieser das Medikament oder ein Placebo erhält. Gerade die Studien, die zur Zulassung neuerer Medikamente wie Alendronat, Risedronat, Raloxifen, Calcitonin Nasenspray oder Teriparatide führten, setzten bezüglich der Patientenanzahl und der untersuchten Variablen völlig neue Maßstäbe.
In den neuen Leitlinien zur Osteoporose, erstellt vom Deutschen Dachverband für Osteologie, werden die einzelnen Medikamente je nach Typ und Qualität der durchgeführten Studien bezüglich ihres sog. „Evidenz-Grades“ bewertet und in vier Klassen von 1 (höchste Qualität) bis 4 (niedrigste Qualität) eingeteilt. Aufgrund dieser Einteilung wird dann ein Empfehlungsgrad ausgesprochen, der von A (höchste Empfehlungsstufe) bis D (niedrigste Empfehlungsstufe) reicht. Genauere Informationen über die neuen Leitlinienempfehlungen finden Sie unter www.bergmannsheil.de(Leitlinien Osteoporose). Offiziell zugelassen zur Behandlung der Osteoporose und zugleich mit der höchsten Empfehlungsstufe A bewertet sind derzeit nur die modernen Aminobisphosphonate Alendronat (Fosamax®) und Risedronat (Actonel®) sowie das Raloxifen (Evista®) und die Kombination Calcium und Vitamin D. Alle übrigen Medikamente sind nur mit dem Empfehlungsgrad B oder C bewertet (siehe auch Prof. Minne, Klinik der Fürstenhof, Bad Pyrmont, www.minne.de).
· Allgemeine Kriterien
Hierunter fallen die unterschiedlichen individuellen Gegebenheiten bei dem jeweiligen Patienten, also ob es sich um eine präklinische oder um eine manifeste Osteoporose handelt, welcher Art sind die Beschwerden, wie ist das Alter und was sind überhaupt die Behandlungsziele. Da eines der wichtigsten Behandlungsziele natürlich die Vermeidung von Knochenbrüchen bzw. die Senkung des Knochenbruchrisikos ist, spielt hier auch das Alter eine wichtige Rolle. Auf der folgenden Abbildung ist die Häufigkeit der beiden wichtigsten osteoporotischen Knochenbrüche, nämlich Wirbelbrüche und Oberschenkelhalsbrüche, in verschiedenen Altersgruppen pro 100.000 Frauen pro Jahr dargestellt. Hierauf erkennt man anschaulich, dass der Wirbelbruch in der Regel schon sehr viel früher auftritt als z.B. der Oberschenkelhalsbruch.
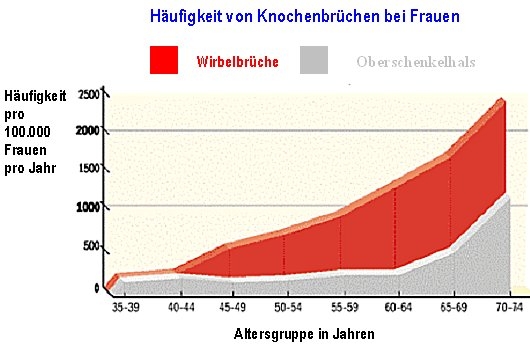
Da die Studien für die einzelnen Medikamente unterschiedliche Wirkungen bezüglich der Senkung des Knochenbruchrisikos an den Wirbelkörpern oder am Oberschenkelhals ergeben haben, sollte sich die Auswahl des geeignetsten Medikamentes u.a. auch daran orientieren. So ist z.B. die Senkung des Knochenbruchrisikos für die Wirbelkörper für die drei Medikamente mit dem Empfehlungsgrad A, also Alendronat, Risedronat und Raloxifen, weitgehend identisch. Daher sollten diese drei Medikamente in der Altersgruppe bis ca. 65 Jahre ebenfalls nahezu gleichwertig sein, weil ja das Risiko für einen Oberschenkelhalsbruch erst jenseits des 65. Lebensjahres deutlich anzusteigen beginnt. Da aber Raloxifen (Evista®) über einige zusätzliche positive Nebeneffekte wie z.B. Reduktion des Risikos für Brustkrebs oder Senkung der Blutfettspiegel verfügt, wäre z.B. aus diesen Gründen diesem Medikament in der Altersgruppe bis 65 Jahre der Vorzug zu geben. Eine signifikante Absenkung des Risikos für einen Oberschenkelhalsbruch ist bisher nur für die Aminobisphosphonate Alendronat (Fosamax®) und Risedronat (Actonel®) nachgewiesen. Mit steigendem Risiko für einen Oberschenkelhalsbruch sollten also eher diese beiden Medikamenten zum Einsatz kommen, d.h. bei Patientinnen ab dem 65. Lebensjahr wäre zunehmend ein Aminobisphosphonat als das Mittel der Wahl anzusehen. Allerdings ist dabei zu berücksichtigen, dass es sich beim Oberschenkelhalsbruch in erster Linie um einen sog. traumatischen Knochenbruch handelt, im Gegensatz zum Wirbeleinbruch, der bei der Osteoporose oft spontan, also ohne Trauma auftritt. Da die in der MORE-Studie mit Raloxifen behandelten Frauen im Durchschnitt jünger waren als die in den Studien mit Alendronat und Risedronat behandelten Frauen, ist die Tatsache, dass für Raloxifen keine Reduktion des Bruchrisikos am Oberschenkelhals nachgewiesen wurde, nicht automatisch gleichzusetzen mit der Tatsache, dass das Oberschenkelhalsbruchrisiko mit Raloxifen nicht beeinflusst wird.
Natürlich sind diese Überlegungen nur als allgemeine Hinweise zu verstehen und es sollte keinesfalls schematisch, z.B. nur nach dem Alter, behandelt werden. Trotzdem würde ich gemäß diesen Fakten z.B. eine Frau mit erhöhtem Brustkrebsrisiko eher mit Raloxifen (Evista®) behandeln und eine ältere Osteoporosepatientin, deren Mutter oder Großmutter schon einen Oberschenkelhalsbruch hatten, bevorzugt mit einem Aminobisphosphonat wie Alendronat (Fosamax®) oder Risedronat (Actonel®), alle drei Medikamente natürlich immer in Kombination mit Calcium und Vitamin D!
