Osteoporose ist nicht heilbar
Grundsätzlich gilt leider immer noch, dass die Osteoporose bisher nicht heilbar ist, jedenfalls nicht im Sinne einer völligen „Wiederherstellung“ der ursprünglich gesunden Situation. Vor allem ist es bis dato nicht möglich, die einmal verlorene Knochensubstanz wieder vollständig aufzubauen und den ursprünglichen Knochenzustand, wie er mit Erreichen der Gipfelknochenmasse um das 20. – 25. Lebensjahr bestand, zurückzugewinnen. Mit den derzeit verfügbaren Medikamenten ist allenfalls eine sehr begrenzte Zunahme der Knochenmasse zu erreichen, die 10% der zu Beginn der Therapie noch vorhandenen Knochenmasse innerhalb einiger Jahre selten übersteigt.
Auch eine relativ geringe Zunahme der Knochenmasse kann oft eine deutliche Verbesserung des Krankheitsbildes bewirken. Es ist jedoch nicht (oder nur in sehr begrenztem Maße) möglich, einen eingestürzten Wirbelkörper vollständig zu „reparieren“ oder wieder aufzurichten. Die strukturellen Veränderungen, wie etwa Höhenminderung, Keilwirbelbildung oder Fischwirbelbildung, bleiben in der Regel bestehen. Allerdings zeigt sich nach einem Wirbeleinbruch häufig eine knöcherne Stabilisierung (Konsolidierung), die jedoch nicht mit der Heilung eines Unterarmbruchs (Radiusfraktur) durch Gipsbehandlung vergleichbar ist. Eine gewisse Verbesserung bzw. „Wiederaufrichtung“ eines eingestürzten Wirbelkörpers kann heutzutage jedoch mithilfe der sogenannten Ballon-Kyphoplastie erreicht werden.
Definition der Behandlungsziele
Die klare Definition der Behandlungsziele ist ein entscheidender Schritt vor Beginn jeder Therapie. Einerseits schützt sie vor falschen Hoffnungen bezüglich der zu erwartenden Veränderungen, andererseits vermeidet sie Enttäuschungen, wenn unrealistische Erwartungen nicht erfüllt werden. Eine präzise Diagnose und die genaue Klassifizierung der Osteoporose sind notwendig, um die Behandlungsziele realistisch festzulegen.
So kann zum Beispiel bei einer kortisonbedingten (sekundären) Osteoporose im Kontext einer hochaktiven rheumatischen Erkrankung das Absetzen des Kortisons wünschenswert erscheinen. Ist der Patient jedoch auf Kortison angewiesen, so kann das Absetzen des Medikaments nicht das Behandlungsziel sein. In einem solchen Fall muss die Therapie auf die symptomatische Behandlung der Osteoporose ausgerichtet werden.
Senkung des Knochenbruchrisikos
Die schwerwiegendste Folge der Osteoporose ist der osteoporotische Knochenbruch, insbesondere der Wirbelbruch und der Oberschenkelhalsbruch. Daher sollte das wichtigste Behandlungsziel stets die Verhinderung von Knochenbrüchen sein, so weit wie möglich. Wir verfügen über umfangreiche Expertise in der Anwendung von Medikamenten, die das Risiko für Knochenbrüche deutlich senken.
Ein typischer osteoporotischer Knochenbruch wird als Bruch nach einem sogenannten „geringfügigen Unfallereignis“ (low-trauma fracture) definiert, bei dem gesunde Personen in der Regel keinen Bruch erleiden würden. Ein Wirbelbruch ist insbesondere dann ein typischer osteoporotischer Knochenbruch, wenn kein bekanntes Unfallereignis vorliegt. Bei anderen Knochenbrüchen, einschließlich des Oberschenkelhalsbruchs – der oft als der typischste osteoporotische Knochenbruch betrachtet wird – tritt der Bruch jedoch nicht spontan auf. Die Ursache für einen Oberschenkelhalsbruch ist immer ein Sturz oder ein entsprechendes Trauma. Dennoch wird jeder Knochenbruch durch die osteoporotische Zerstörung des Knochens erheblich begünstigt. Schon eine leichte Verbesserung der Knochenqualität und das Verhindern weiteren Knochenabbaus können daher dazu beitragen, das Risiko eines Bruchs deutlich zu senken.
Senkung der Knochenabbaurate
Eine erhöhte Rate des Knochenabbaus führt zu einer fortschreitenden Verschlechterung der Knochenqualität – nicht nur durch die kontinuierliche Abnahme der vorhandenen Knochenmasse, sondern vor allem durch die zunehmende Zerstörung der inneren Knochenstruktur. Übersteigt der jährliche Verlust an Knochenmasse 3 %, spricht man von einer sogenannten „Fast-Loser-Situation“.
Statistisch gesehen betrifft dies etwa 30 bis 40 % aller Frauen nach den Wechseljahren. Ein jährlicher Knochenverlust von 3 % summiert sich schnell zu erheblichen Einbußen an Knochenmasse. In der nachfolgenden Abbildung wurde beispielhaft eine konstante Knochenabbaurate von 3 % pro Jahr – entsprechend einer Fast-Loser-Situation – über einen Zeitraum von 20 Jahren angenommen. Ausgehend von einer vollständigen Knochenmasse im Alter von 50 Jahren wären bis zum 70. Lebensjahr nahezu 50 % der damaligen Knochenmasse verloren gegangen. Im Alter von 70 Jahren würde die Knochendichte tatsächlich nur noch etwa 54,4 % der mit 50 Jahren vorhandenen Knochenmasse betragen. Dabei ist jedoch keineswegs garantiert, dass mit 50 Jahren überhaupt noch die vollständige maximale Knochenmasse – die sogenannte Gipfelknochenmasse, die typischerweise zwischen dem 20. und 25. Lebensjahr erreicht wird – vorhanden ist. Vielmehr ist es möglich, dass bereits bis zum 50. Lebensjahr ein signifikanter Knochenverlust stattgefunden hat.
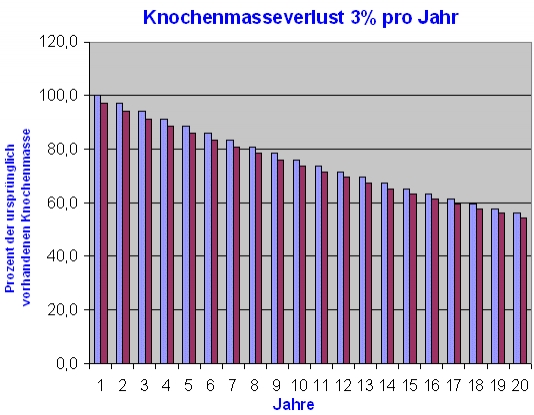
Für die Therapie ist dies insofern entscheidend, als eine erhöhte Knochenabbaurate unbedingt abgebremst werden muss. Deshalb ist die Diagnose einer sogenannten High-Turnover-Osteoporose vor Beginn der Behandlung entscheidend – sowohl für die Auswahl der geeigneten Medikation als auch für die Festlegung realistischer Therapieziele.
Liegt eine gesteigerte Knochenabbaurate vor, besteht das primäre Behandlungsziel in der Normalisierung des Knochenstoffwechsels durch den Einsatz eines knochenabbauhemmenden Medikaments (Antiresorptivum). Zu den wirksamsten verfügbaren Wirkstoffen zählen heute insbesondere die Bisphosphonate, selektive Estrogenrezeptormodulatoren (SERMs), Calcitonin sowie Hormone wie Östrogene. Ob die angestrebte therapeutische Wirkung tatsächlich erreicht wurde, lässt sich durch eine anschließende Knochendichtemessung objektiv überprüfen.
Schmerzbehandlung
Die Behandlung osteoporosebedingter Schmerzen – meist in Form von Rückenschmerzen – stellt ebenfalls ein wichtiges Therapieziel dar, auch wenn sie nicht zur kausalen, also ursächlichen, Therapie der Osteoporose zählt. Rückenschmerzen infolge einer Osteoporose entstehen vor allem bei frischen Wirbelkörperfrakturen (akuter Schmerz) sowie bei bereits verheilten oder mehrfachen Wirbelbrüchen (chronischer Schmerz). Es ist jedoch wichtig zu betonen, dass nicht jeder Rückenschmerz auf eine Osteoporose zurückzuführen ist. Insbesondere verursacht eine erhöhte Knochenabbaurate für sich genommen in der Regel keine Schmerzen. Der chronische Rückenschmerz bei Osteoporose hat meist muskuläre Ursachen. Durch statische Veränderungen der Wirbelsäule nach Wirbelbrüchen kommt es zu Verspannungen und Verhärtungen der Rückenmuskulatur, was die Schmerzen auslöst. Akute Schmerzen nach einer frischen Wirbelfraktur lassen in der Regel nach, sobald sich die Fraktur im Rahmen einer sogenannten Defektheilung stabilisiert hat. Der dabei entstehende Höhenverlust des betroffenen Wirbelkörpers bleibt jedoch bestehen. Da akute Schmerzen in einen chronischen Zustand übergehen können sollte man frühzeitig eine konsequente Schmerzbehandlung einleiten.
Zur Schmerztherapie stehen verschiedene Medikamente zur Verfügung. Herkömmliche Schmerzmittel können wirksam sein, gehen jedoch nicht selten mit Nebenwirkungen wie Magenproblemen oder Beeinträchtigungen der Nierenfunktion einher, insbesondere bei langfristiger Anwendung. Wenn diese Mittel nicht ausreichend wirken, kann der Einsatz sogenannter Opiate notwendig werden. Diese sind heute unter anderem in Form moderner Schmerzpflaster verfügbar, die direkt am zentralen Nervensystem ansetzen und eine gute Wirkung entfalten. Bei anhaltenden, chronischen Schmerzen ist es ratsam, einen spezialisierten Schmerztherapeuten hinzuzuziehen, um eine individuell angepasste und ganzheitliche Schmerzbehandlung zu gewährleisten.
Verbesserung der Mobilität
Ein weiteres zentrales Therapieziel besteht in der Wiederherstellung oder Verbesserung der Mobilität – also der Beweglichkeit und der Fähigkeit, alltägliche Aktivitäten selbstständig auszuführen. Neben der Schmerztherapie fällt dieser Bereich insbesondere in den Zuständigkeitsbereich der physikalischen Medizin. Dazu zählen unter anderem Krankengymnastik, Bewegungstherapie, speziell ausgerichtete Osteoporosegymnastik sowie verschiedene physikalische Anwendungen wie Fangopackungen, Stangerbäder, Reizstrombehandlungen oder elektromagnetische Felder. Auch in diesem Bereich ist es wichtig, sich an speziell geschulte Therapeutinnen und Therapeuten zu wenden.
