
- 1 Ihre Vorteile im Osteoporosezentrum München
- 2 Alle Informationen zur Knochendichtemessung
- 3 Video: Knochendichtemessung mit DXA-Scan (Flächendichte)
- 4 Wie die Knochendichte gemessen wird und was sie uns sagt
- 5 Gipfelknochenmasse verstehen
- 6 Auf die Knochenstruktur kommt es an!
- 7 Der Aufbau des Knochens: Zwei Strukturen – zwei Funktionen
- 8 Knochendichte allein reicht nicht: Die Bedeutung der Struktur für die Stabilität
- 9 Methoden der Knochendichtemessung
- 10 DXA-Methode (Dual-X-Ray-Absorptiometrie)
- 11 pQCT mittels XtremeCT
- 12 pQCT – nur hier werden die Unterschiede deutlich
- 13 Mikrokallusbildungen – Wenn der Knochen sich selbst repariert
Ihre Vorteile im Osteoporosezentrum München
Das hochmoderne Osteoporosezentrum München ist auf die Diagnose, Prävention und Behandlung von Osteoporose spezialisiert. Unter der Leitung von Professor Dr. Daichendt bieten wir Ihnen die bestmögliche Betreuung, um Ihre Knochengesundheit zu schützen und zu verbessern.
Ihre Knochengesundheit ist uns eine Herzensangelegenheit. Wir freuen uns darauf, Sie auf Ihrem Weg zu starken und gesunden Knochen zu begleiten.
Unsere Leistungen umfassen:
- Individuelle Beratung: Professor Dr. Daichendt und sein Team bieten maßgeschneiderte Ratschläge zur Verbesserung Ihrer Knochengesundheit.
- Knochendichtemessung mit Xtreme CT: Wir setzen die modernste Methode der Knochendichtemessung ein, um Osteoporose frühzeitig zu erkennen und genau zu überwachen.
- Präventive Maßnahmen: Gemeinsam entwickeln wir einen umfassenden Präventionsplan, um das Risiko von Osteoporose zu minimieren.
- Behandlungsoptionen: Falls notwendig, bieten wir Ihnen die neuesten Behandlungsoptionen, um Ihre Knochengesundheit zu erhalten.
Vereinbaren Sie noch heute einen Termin
Ihre Knochengesundheit liegt uns am Herzen, und wir möchten Sie dabei unterstützen, Ihre Knochen stark und gesund zu halten. Vereinbaren Sie noch heute einen Termin im Osteoporosezentrum München, um Ihre Knochendichte zu messen und maßgeschneiderte Präventionsmaßnahmen zu besprechen
Osteoporose-Sprechstunde
Die frühzeitige Identifikation und Behandlung von Osteoporose kann entscheidend dazu beitragen, Ihre Knochengesundheit zu schützen und mögliche Komplikationen zu verhindern.
Die Identifikation von Risikofaktoren erfolgt durch eine umfassende Anamnese und gegebenenfalls spezielle Tests.

Alle Informationen zur Knochendichtemessung
Die Knochendichtemessung bleibt trotz der Tatsache, dass gesetzliche Krankenkassen die Kosten nur in Ausnahmefällen übernehmen, ein wesentlicher Bestandteil der modernen Osteoporosediagnostik. Sie stellt jedoch nur einen Teil eines größeren diagnostischen Prozesses dar und sollte immer im Zusammenhang mit der persönlichen Krankengeschichte, bestehenden Beschwerden und Risikofaktoren betrachtet werden.
Es gibt inzwischen eine Vielzahl von Verfahren, die unterschiedliche Aspekte des Knochens messen, weshalb die Erfahrung und Expertise des Untersuchers von zentraler Bedeutung ist. Die Messwerte, die eine Knochendichtemessung liefert, sind nur dann hilfreich, wenn sie korrekt interpretiert werden. Eine falsche Deutung der Ergebnisse kann zu Missverständnissen führen, weshalb die richtige Analyse entscheidend ist.
Da verschiedene Verfahren unterschiedliche Parameter des Knochens erfassen und keineswegs immer die Knochendichte im engeren Sinne messen, sind die Ergebnisse der verschiedenen Methoden nicht direkt miteinander vergleichbar. Der Verlauf einer Behandlung – etwa der Verlust oder die Zunahme der Knochendichte – kann nur mit der gleichen Methode, am selben Gerät und durch denselben Untersucher verlässlich beurteilt werden. Bei einigen Verfahren ist ein Vergleich der Werte sogar überhaupt nicht möglich.
Daher sollten Sie vor der Knochendichtemessung genau klären, welche Methode angewendet wird, wie aussagekräftig diese ist und ob der Untersucher über die notwendige Erfahrung verfügt. Besonders wichtig ist dies, wenn Sie die Kosten für die Messung selbst tragen müssen, da dies bei gesetzlich versicherten Patienten häufig der Fall ist.
Video: Knochendichtemessung mit DXA-Scan (Flächendichte)
https://youtu.be/zF-RqSYfSVQ?si=5EctdvgfN4y4ZQvY
Wie die Knochendichte gemessen wird und was sie uns sagt
Dichte ist ein physikalischer Begriff und gibt an, wieviel Masse eines beliebigen Materials oder Gegenstandes in einem bestimmten Messvolumen vorhanden ist. Die Einheit der Dichte ist Masse pro Volumen – M/V -, z.B. hat Wasser die Dichte 1 Kilogramm pro Liter, d.h. in ein Gefäß mit dem Rauminhalt 1 Liter passt exakt 1 kg Wasser. Blei ist viel dichter als Wasser, daher hat 1 kg Blei einen wesentlich geringeren Raumbedarf als z.B. 1 kg Federn mit sehr viel niedrigerer Dichte und entsprechend einem viel größeren Raumbedarf. Die Dichte des Knochens liegt irgendwo zwischen der von Wasser und Blei. Mit Hilfe der Knochendichtemessung soll nun ganz analog die Menge der insgesamt vorhandenen Knochensubstanz in einem bestimmten Volumen abgeschätzt werden, wobei natürlich immer nur ein oder zwei der insgesamt über 200 Knochen des Skelettes stellvertretend untersucht werden können. Je höher die Dichte ist um so stabiler sollte der Knochen sein – so weit zumindest die Theorie.
Die Knochendichtemessung liefert einen Wert zur Bestimmung der verbleibenden Knochensubstanz. Um diesen richtig einordnen zu können, benötigen wir jedoch den Referenzwert der Knochendichte im Alter von etwa 20 Jahren, dem Zeitpunkt der maximalen Knochensubstanz (Gipfelkonchenmasse/Peak-Bone-Mass). Da dieser Wert üblicherweise nicht bekannt ist – wer lässt mit 20 schon seine Knochendichte messen? – erfolgt die Beurteilung der gemessenen Dichte auf Basis statistischer Durchschnittswerte. Diese orientieren sich an Knochendichtewerten gesunder, jüngerer Menschen, die mit der jeweiligen Messmethode ermittelt wurden. Es ist jedoch zu beachten, dass die Peak-Bone-Mass – ebenso wie Körpergröße oder Gewicht – individuell stark variiert.
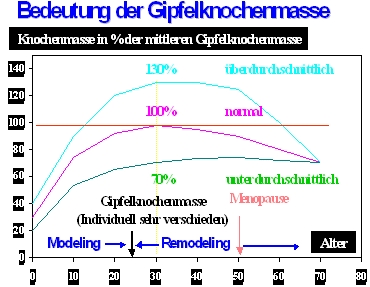
Gipfelknochenmasse verstehen
Für die korrekte Einschätzung des Messwertes ist es entscheidend, den Referenzwert der Gipfelknochenmasse (Peak-Bone-Mass) zu berücksichtigen. Ein Knochendichtewert von 70% im Alter von 70 Jahren bedeutet nicht, dass noch 70% der ursprünglichen Gipfelknochenmasse erhalten sind, sondern 70% des Durchschnitts gesunder, jüngerer Menschen. Das kann darauf hinweisen, dass die ursprüngliche Knochensubstanz tatsächlich einmal 100% oder mehr dieses Durchschnittswertes betrug und bereits 30% oder mehr der Knochensubstanz verloren gingen. Es könnte jedoch auch sein, dass die Knochendichte im jungen Alter nie mehr als 70% dieses Durchschnitts ausmachte, etwa aufgrund genetischer oder entwicklungsbedingter Faktoren. Solange keine gravierenden Knochenverluste aufgetreten sind, befindet sich der Knochen noch im „Urzustand“. Diese Unterscheidung ist wichtig, da ein Verlust von 30% oder mehr der Knochensubstanz immer auch eine Zerstörung der Knochenstruktur nach sich zieht und das Risiko für Brüche signifikant erhöht – was im Falle einer Osteoporose besonders bedeutsam ist.
Auf die Knochenstruktur kommt es an!
Das ist allerdings nur die halbe Wahrheit. Wasser ist eine Flüssigkeit und hat keine feste Struktur. Deshalb ist es überall im Wasser, egal wo wir messen, immer gleich – es ist homogen. Wenn wir also die Dichte von Wasser messen, spielt es keine Rolle, ob wir in einem Glas oder in einem See messen – überall ist die Dichte gleich.
Knochen sind dagegen viel komplexer. Sie haben eine dreidimensionale Struktur, die aus kleinen Knochenbälkchen besteht (siehe Abbildung), die durch viele Lücken voneinander getrennt sind (man kann sich das wie ein sehr fein verzweigtes Gerüst vorstellen). Bei der Knochendichtemessung wird nun nur die Gesamtmenge an Material in einem bestimmten Volumen gemessen, ohne darauf zu achten, ob das Volumen von wenigen dicken Knochenbälkchen mit großen Lücken oder vielen dünnen Bälkchen mit kleinen Lücken eingenommen wird.
Das bedeutet, dass die Dichte des Knochens allein nicht ausreicht, um die Stabilität des Knochens zu beurteilen. Es kommt viel mehr auf die Struktur des Knochens an. Ein Vergleich dazu: Bei einem Auto ist nicht nur das Gewicht wichtig, sondern auch, wie gut es verarbeitet ist, wie sicher es ist und wie gut es fährt.
Deshalb wird Osteoporose auch als eine Krankheit beschrieben, die nicht nur mit einer geringeren Knochenmasse, sondern auch mit einer Zerstörung der Knochenstruktur einhergeht. Diese Zerstörung der Knochenstruktur hat großen Einfluss auf die Brüchigkeit der Knochen. Neue Forschungsergebnisse bestätigen immer mehr, dass vor allem der Abbau der Knochenstruktur die Hauptursache für die erhöhte Brüchigkeit bei Osteoporose ist.
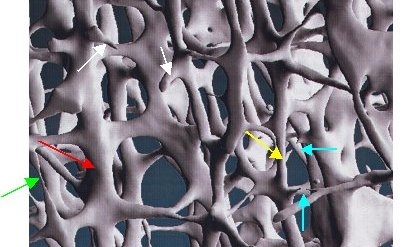
Bild: 3-dimensionale Bälkchenstruktur des Knochens. Hierauf ist sehr schön zu erkennen, wie die ursprünglich sehr dicken Bälkchen (roter Pfeil) immer dünner (gelber Pfeil) und schließlich ganz dünn (grüner Pfeil) werden, bis sie letztlich durchbrechen (türkise Pfeile) und am Ende bis auf kleine Reststümpfe verschwunden sind (weiße Pfeile). Foto: Scanco Medical AG, Zürich, Schweiz.
Der Aufbau des Knochens: Zwei Strukturen – zwei Funktionen
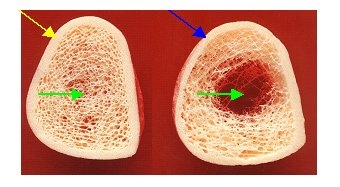
Der Knochen setzt sich grundsätzlich aus zwei völlig unterschiedlichen Strukturen zusammen: Im Inneren befindet sich ein hochkomplexes, dreidimensionales Netzwerk aus feinen Knochenbälkchen – der sogenannte trabekuläre oder spongiöse Knochen, der in seiner Struktur an ein filigranes Bauwerk wie den Eiffelturm erinnert. Umgeben wird dieses Bälkchensystem von einer festen, dichten Außenschicht, dem kortikalen oder kompakten Knochen, der wie eine schützende Hülle das empfindliche Innere ummantelt.
In der Abbildung erkennt man deutlich beide Knochenanteile: das feinmaschige Bälkchennetzwerk im Inneren (grüne Pfeile) und den schützenden kompakten Knochen außen (gelber und blauer Pfeil).
Wichtig ist dabei nicht nur die Frage, ob die innere Struktur – also das Bälkchensystem – im Rahmen einer Osteoporose geschädigt ist. Entscheidend ist auch das grundlegend unterschiedliche Verhalten der beiden Knochenarten: Sie unterscheiden sich nicht nur in ihrem Aufbau, sondern auch in ihrer Dichte und ihrem Stoffwechsel.
Der kompakte Knochen ist etwa zehnmal dichter als der trabekuläre Knochen, wird jedoch deutlich langsamer umgebaut. Der trabekuläre Knochen hingegen ist metabolisch wesentlich aktiver – was ihn anfälliger für schnellen Abbau macht. Deshalb beginnt eine Osteoporose in der Regel mit einem Abbau des Bälkchenknochens, während der kompakte Knochen erst in fortgeschrittenen Stadien betroffen ist. In der rechten Bildhälfte wird dies deutlich: Der kompakte Knochen ist dort sichtbar ausgedünnt (blauer Pfeil), im Vergleich zum normalen, dickeren Knochenanteil links (gelber Pfeil).
Knochendichte allein reicht nicht: Die Bedeutung der Struktur für die Stabilität

Den Knochen allein auf Basis seiner Dichte zu bewerten, ist vergleichbar mit dem Versuch, die komplexe Architektur des Eiffelturms nur nach seinem Gewicht zu beurteilen, anstatt seine filigrane Struktur zu berücksichtigen. Dieser Vergleich verdeutlicht anschaulich, wie entscheidend die präzise dreidimensionale Anordnung der Verstrebungen für die Stabilität eines Bauwerks ist. Es ist leicht nachvollziehbar, dass das Versagen nur weniger tragender Balken den gesamten Turm zum Einsturz bringen könnte – auch wenn diese Balken nur einen kleinen Teil des Gesamtgewichts ausmachen.
Das Gleiche gilt für den Knochen: Die herkömmliche Knochendichtemessung (DXA) erfasst nur die Gesamtmenge der Knochensubstanz, also die Masse – vergleichbar mit dem Gewicht des Eiffelturms – ohne die tatsächliche Struktur des Knochens zu berücksichtigen. Diese Struktur ist jedoch von entscheidender Bedeutung für die Knochenstabilität. Daher haben wir uns frühzeitig für ein innovatives Messverfahren entschieden, das nicht nur die Knochendichte präzise misst, sondern auch die Feinstruktur des Knochens beurteilt: die Messung mittels Xtreme-CT, eine wahre Revolution in der Osteoporose-Diagnostik.
Methoden der Knochendichtemessung
Uns stehen heute unterschiedliche Verfahren zur Verfügung:
- DXA – Dual X-Ray-Absorptiometrie
- QCT – Computertomographie an der Lendenwirbelsäule
- pQCT – periphere Computertomographie am Unterarm (Radius)
- HRpQCT – hochauflösende, bildgebende, periphere Computertomographie am Unterarm (Radius) und am Unterschenkel (Tibia))
Da jedes Verfahren ganz unterschiedliche Eigenschaften des Knochens erfasst, ist auch die Aussagekraft jeder Methode eine andere. Im folgenden sollen die Vor- und Nachteile der einzelnen Methoden diskutiert werden.
Generell ist zu sagen, dass die Messung einer echten (physikalisch sinnvollen) Knochendichte in mg/cm3 nur mit den computertomographischen Methoden möglich ist. Die DXA-Methode misst eine (physikalisch nicht sinnvolle) Flächendichte in g/cm2.
Nur die von uns angewendete hochauflösende, bildgebende, periphere Computertomographie mittels unseres XtremeCTs ermöglicht neben der exakten Messung der Knochendichten in mg/cm3 auch erstmals detaillierte Bilder der inneren Mikrostruktur des Knochens (z. B. Trabekel, Kortikalis, Porosität)..
DXA-Methode (Dual-X-Ray-Absorptiometrie)
Die DXA-Methode (Dual-X-Ray-Absorptiometrie) gilt seit Jahren als sogenannter „Goldstandard“ in der Osteoporose-Diagnostik. Sie misst die Knochendichte an besonders bruchgefährdeten Stellen wie der Wirbelsäule und dem Schenkelhals. Allerdings misst sie nicht die echte Volumendichte (Gramm pro Kubikzentimeter), sondern nur eine Flächendichte (Gramm pro Quadratzentimeter). Das ist physikalisch wenig sinnvoll – denn eine Fläche hat keine Tiefe und somit auch keine Masse.
Was tatsächlich gemessen wird, ist der Anteil der geschwächten Röntgenstrahlung beim Durchtritt durch den Körper – gemittelt über eine bestimmte Fläche. Daraus wird dann ein Wert berechnet, der den Mineralgehalt des Knochens pro Fläche angibt.
Ein Problem dabei: Schlanke Menschen haben oft dünnere Knochen. Da die DXA-Messung nur zweidimensional ist, erscheinen deren Werte häufig zu niedrig, ohne dass tatsächlich ein krankhafter Knochenabbau vorliegt. Denn: Ein langer, dünner Knochen bricht schneller als ein kurzer, kräftiger – das hat mehr mit der Körperkonstitution zu tun als mit dem Zustand des Knochens selbst.
DXA kann nicht zwischen Spongiosa (Bälkchenknochen) und Kompakta (Kortikalis) unterscheiden – also zwischen den beiden Hauptbestandteilen des Knochens. Auch die Feinstruktur des Knochens lässt sich damit nicht beurteilen. Bei einer gemessenen niedrigen Gesamtknochendichte kann DXA damit auch nicht entscheiden, ob eine niedrige Knochendichte durch einen vorangegangenen Knochenabbau oder durch einen bereits ursprünglich geringeren Aufbau und hier insbesondere eines geringeren Aufbaus von kompaktem Knochen bedingt ist.
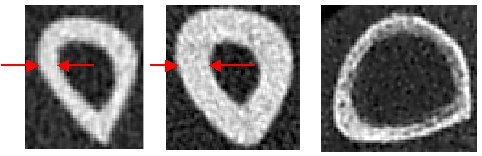
Links im Bild sehen Sie den Knochen einer großen, schlanken Frau (1,82 m), deren kompakter Knochen von Natur aus relativ dünn gebaut ist. In der Mitte zum Vergleich derselbe Knochen bei einer deutlich kleineren Frau (1,61 m), deren kompakte Knochenstruktur deutlich kräftiger erscheint. Bei der größeren Frau wurde mithilfe der DXA-Methode eine beginnende Osteoporose diagnostiziert – eine Fehldiagnose, wie sich später herausstellte: Der trabekuläre Knochen war vollständig intakt, sowohl in seiner Dichte als auch in seiner Struktur. Es lagen keinerlei Abbauprozesse vor.
Was war passiert? Die DXA misst lediglich eine Gesamtdichte, ohne zwischen den verschiedenen Knochenarten zu unterscheiden. Bei großgewachsenen, schlanken Menschen mit naturgemäß dünnerem kompaktem Knochen kann das zu falsch niedrigen Messwerten führen – und in diesem Fall zu einer unnötigen und beunruhigenden Fehldiagnose. Im rechten Bild dagegen ist ein echter krankhafter Abbau sichtbar: Der kompakte Knochen ist nicht nur deutlich verschmälert, sondern auch durchlöchert – ein typisches Bild bei fortgeschrittener Osteoporose.
Dieses Beispiel zeigt: Nur die Bildgebung mit moderner Technik mit dem XtremeCT erlaubt die getrennte Beurteilung von trabekulärem und kompaktem Knochen und schützt so vor Fehlinterpretationen. Eine niedrige Knochendichte allein ist nicht gleichbedeutend mit Osteoporose – entscheidend ist die genaue Analyse der Knochenstruktur.
Ob die DXA-Methode heute noch als „Goldstandard“ gelten kann, ist zunehmend fraglich. Sie war über viele Jahre ein wichtiger Schritt in der Osteoporose-Diagnostik – doch die Medizin entwickelt sich weiter. Neue Technologien wie die hochauflösende QCT-Messung mittels XtremeCT ermöglichen inzwischen eine deutlich genauere und differenziertere Beurteilung der Knochengesundheit. Sie liefern nicht nur präzise Dichtewerte, sondern auch Einblicke in die Feinstruktur des Knochens – ein entscheidender Vorteil für eine verlässliche Risikoeinschätzung und moderne Therapieplanung.
pQCT mittels XtremeCT
Seit vielen Jahren setzen wir mit großem Erfolg auf die hochauflösende periphere quantitative Computertomographie (pQCT) – ein Verfahren, das in der modernen Osteoporosediagnostik völlig neue Maßstäbe gesetzt hat. Im Vergleich zur herkömmlichen DXA-Methode bietet die pQCT eine ganze Reihe entscheidender Vorteile, die in ihrer Bedeutung kaum zu überschätzen sind.
Mit dieser innovativen Technik lassen sich die beiden grundlegend unterschiedlichen Knochenbausteine – der trabekuläre (Bälkchen-) und der kortikale (kompakte) Knochen – getrennt und präzise in ihrer echten physikalischen Dichte (mg/cm³) messen. Damit erhalten wir nicht nur verlässlichere Werte, sondern vor allem ein realistisches Bild der tatsächlichen Knochensubstanz – unabhängig von Körpergröße, Statur oder Gewebedicke.
Darüber hinaus eröffnet die pQCT eine ganz neue Dimension der Diagnostik: die Darstellung der inneren Feinstruktur des Knochens. Anders als bei DXA, wo lediglich ein zweidimensionaler Dichtewert auf einer Fläche ermittelt wird, können wir mit der pQCT die dreidimensionale Architektur des Knochens sichtbar machen – und damit genau erkennen, ob und wo erste strukturelle Veränderungen vorliegen.
Diese von uns eingesetzte Methode vereint erstmals alle Voraussetzungen für eine wirklich präzise und verlässliche Beurteilung des Knochens und des Osteoporoserisikos. Die Messungen erfolgen an zwei repräsentativen Stellen: dem Unterarm (Radius), einem nicht belasteten Knochen, und dem Schienbein (Tibia), einem gewichtstragenden Knochen. Zwar werden damit nicht direkt die Wirbelkörper oder der Oberschenkelhals untersucht – also jene Knochen, an denen die meisten osteoporotischen Brüche auftreten –, doch werden diese Einschränkungen durch die zahlreichen Vorteile des Verfahrens mehr als aufgewogen.
Zudem wissen wir heute, dass sich sowohl der trabekuläre als auch der kortikale Knochen im gesamten Skelett ähnlich verhalten – trotz gewisser lokaler Unterschiede. Das bedeutet: Wenn sich an einer Stelle ein verstärkter Knochenabbau zeigt, betrifft dies in der Regel den gesamten Knochenstoffwechsel, also auch jene Regionen, an denen Frakturen gehäuft auftreten. Da Osteoporose per Definition eine systemische Skeletterkrankung ist, kann sie prinzipiell an jedem Knochen diagnostiziert werden – vorausgesetzt, die Messmethode ist differenziert genug.
Ursprünglich wurde die pQCT-Technologie für den Einsatz in der Raumfahrt entwickelt, um bei Astronauten bereits geringste Knochensubstanzverluste in der Schwerelosigkeit präzise erfassen zu können. Diese hohen Anforderungen an Genauigkeit und Reproduzierbarkeit machen die pQCT heute zur fortschrittlichsten und aussagekräftigsten Methode in der Osteoporosediagnostik – weit überlegen gegenüber der klassischen DXA. Wer den Knochen wirklich verstehen will, braucht mehr als nur Zahlen – er muss die Struktur sehen können. Genau das leistet die pQCT.
pQCT – nur hier werden die Unterschiede deutlich
Ein wichtiger Unterschied, den die DXA-Messung nicht erfassen kann, wird durch moderne Verfahren wie die pQCT (periphere quantitative Computertomographie) mit dem XtremeCT deutlich: Hier steht nicht nur der reine Messwert der Knochendichte im Vordergrund, sondern auch die Darstellung der inneren Knochenstruktur – und genau diese liefert entscheidende Hinweise zur tatsächlichen Stabilität des Knochens.
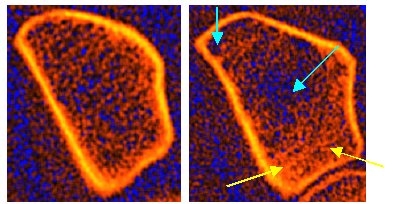
Ein Beispiel zeigt dies anschaulich: Die beiden abgebildeten Unterarmknochen (Speiche) stammen von zwei Frauen, deren trabekuläre Knochendichte – also die Dichte des schwammartigen Bälkchenknochens im Inneren – nahezu identisch war: links 71 %, rechts 72 % im Vergleich zum Durchschnitt junger, gesunder Frauen. Beide Werte entsprechen einer Osteopenie, also einer Vorstufe der Osteoporose.
Trotz des ähnlichen Messwerts zeigen die Bilder jedoch ein deutlich unterschiedliches Bild: Links sind die Knochenbälkchen zwar etwas gelockert, aber noch weitgehend regelmäßig aufgebaut. Rechts dagegen erkennt man einen fortgeschrittenen Abbau mit Lücken und Zerstörungen der feinen Knochenstruktur (türkise Pfeile). Zusätzlich finden sich dichte, unregelmäßige Strukturen (gelbe Pfeile), die auf Reparaturvorgänge hinweisen – sogenannte Mikrokallusbildungen. Diese können den Knochendichtewert künstlich erhöhen und die tatsächliche Stabilität des Knochens verschleiern.
Im linken Fall spricht vieles dafür, dass die Patientin bereits in jungen Jahren eine unterdurchschnittlich entwickelte Gipfelknochenmasse hatte, ohne dass bislang ein relevanter Abbau stattgefunden hat. Hier wäre keine medikamentöse Behandlung notwendig – eine gezielte Vorsorge mit Calcium und Vitamin D wäre ausreichend.
Im rechten Fall hingegen liegt trotz des auf den ersten Blick moderaten Dichtewerts bereits eine fortgeschrittene Osteoporose vor. Die ausgeprägten Strukturdefekte zeigen klar, dass bereits erheblicher Knochenabbau stattgefunden hat – vermutlich in kurzer Zeit. Man spricht in solchen Fällen auch von einem „Fast-Loser“ oder High-Turnover-Typ. Hier besteht klarer Behandlungsbedarf.
Mikrokallusbildungen – Wenn der Knochen sich selbst repariert
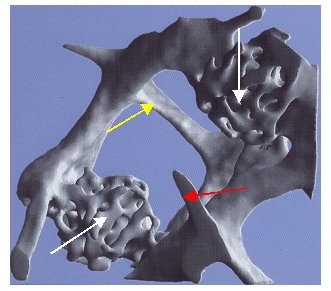
Mikrokallusbildungen entstehen als Teil natürlicher Reparaturprozesse im Knochen, insbesondere wenn feine Knochenbälkchen (Trabekel) durch Mikrofrakturen – also kleinste Brüche – geschädigt sind. In solchen Fällen versucht der Körper, die durchbrochenen Strukturen wieder zu verbinden. Von den beiden Enden des gebrochenen Bälkchens gehen dabei zahlreiche feine „Aussprossungen“ aus, die sich gewissermaßen auf die Suche nach dem gegenüberliegenden Fragment begeben – ein Prozess, der an „Versuch und Irrtum“ erinnert.
Kommt es zur Wiedervereinigung, entsteht eine neue Verbindung zwischen den Fragmenten. Da oft mehrere solcher Reparaturversuche nötig sind, bildet sich an der Bruchstelle ein regelrechtes Netzwerk aus Verbindungen – eine sogenannte Mikrokallusstruktur, wie sie in der Abbildung gut zu erkennen ist.
Der gelbe Pfeil markiert eine normale, intakte Verbindung. Der rote Pfeil zeigt ein übrig gebliebenes Fragment eines Trabekels nach einer Mikrofraktur, bei dem keine Wiedervereinigung stattfand. Die beiden weißen Pfeile hingegen kennzeichnen erfolgreiche Reparaturen: Ursprünglich durchgebrochene Trabekel wurden über Mikrokallusbildungen wieder verbunden.
Auffällig ist, dass für solche Reparaturprozesse deutlich mehr Knochenmaterial benötigt wird als für eine normale Verbindung. Dadurch erscheint die Knochendichte in diesen Bereichen erhöht. Wenn diese Veränderungen nicht sichtbar gemacht werden – etwa durch bildgebende Verfahren wie die von uns eingesetzte hochauflösende Computertomographie (XtremeCT) – kann es zu erheblichen Fehleinschätzungen der tatsächlichen Knochenqualität kommen. Denn eine höhere gemessene Dichte bedeutet nicht automatisch einen stabileren oder gesunden Knochen – manchmal zeigt sie nur die Spuren vergangener Mikrobrüche und Reparaturversuche.
Knochendichtemessung – wie oft?
Eine pauschale Antwort auf diese Frage ist nicht möglich.Liegt die erste Knochendichtemessung beispielsweise im Alter von 50 Jahren im normalen oder sogar überdurchschnittlichen Bereich, reicht in der Regel eine Kontrolluntersuchung nach etwa fünf Jahren aus.
Zeigt sich hingegen bereits eine deutlich verminderte Knochendichte, sollte die Kontrolle in kürzeren Abständen erfolgen – idealerweise einmal pro Jahr.
Der Hauptzweck der Kontrollmessung besteht darin, Veränderungen der Knochendichte im Zeitverlauf zu erkennen – also zu beurteilen, ob ein weiterer Knochenschwund stattfindet – und den Erfolg einer eventuell eingeleiteten Therapie zu überprüfen.
Das Fast- und Slow-Loser-Konzept
Je nach Ausmaß des Knochenabbaus unterscheiden wir zwischen einer sogenannten „High-Turnover“-Osteoporose (rascher Knochenabbau) und einer „Low-Turnover“-Form (langsamer Knochenabbau) – auch als „Fast-Loser-“ bzw. „Slow-Loser-Konstellation“ bezeichnet.
Als Fast-Loser gelten Patientinnen und Patienten, bei denen der trabekuläre (Bälkchen-)Knochen pro Jahr um mehr als 3 % abnimmt – bezogen auf die Ausgangswerte der Erstuntersuchung. Liegt der jährliche Verlust unterhalb dieser Schwelle, sprechen wir von einer Slow-Loser-Konstellation.
Wichtig dabei: 3 % pro Jahr summieren sich über 10 Jahre auf mehr als 30 % Knochenverlust – ein Effekt, der durch die sogenannte „Zinseszinswirkung“ noch verstärkt wird.
 z
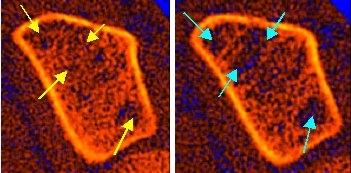
zDas folgende Beispiel zeigt eindrucksvoll den Verlauf einer ausgeprägten Fast-Loser-Konstellation:
Links ist das Ausgangsbild einer Patientin zu sehen, bei der bereits erste Abbauzeichen im trabekulären Knochen erkennbar waren (gelbe Pfeile), obwohl die gemessene Knochendichte noch im Normbereich lag. Aufgrund dieser frühen Strukturveränderungen empfahlen wir eine Kontrollmessung nach einem Jahr – damals noch ohne medikamentöse Therapie. Schon nach einem Jahr zeigte sich ein deutlicher Knochenverlust von rund 9 %, klar im Bereich einer Fast-Loser-Dynamik. Trotz dieses drastischen Befunds lehnte die Patientin eine Behandlung aus Sorge vor Nebenwirkungen konsequent ab, kam aber weiterhin jährlich zur Kontrolle. Nach vier Jahren betrug der Verlust im trabekulären Knochen über 30 % (!). Das rechte Bild zeigt die massiven Abbauzonen (türkise Pfeile), die bereits bei der Erstuntersuchung in Ansätzen sichtbar waren. Sehr lange Zeit lehnte die Patientin – aus grundsätzlicher Ablehnung gegenüber „chemischen“ Medikamenten – eine Therapie ab, obwohl inzwischen ein hohes Risiko für Wirbelkörperbrüche besteht. Dabei hätte sich dieser erhebliche Knochenverlust mit moderner Medikation zuverlässig verhindern lassen.
Dieses Beispiel verdeutlicht zweierlei:
Eine Diagnose ohne konsequente Behandlung bleibt wirkungslos – und die Darstellung der Knochenstruktur kann schon frühzeitig auf kritische Veränderungen hinweisen, selbst wenn die Knochendichte zunächst noch im Normbereich liegt.
